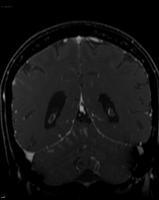
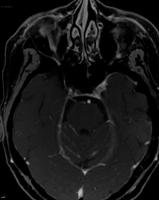
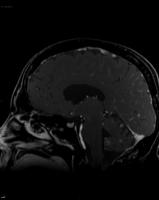
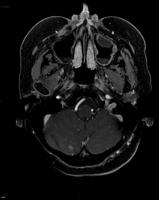
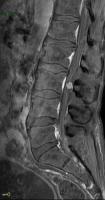
Diseminación leptomeníngea
INTRODUCCION
La afectación metastásica de las leptomeninges o meningitis neoplásica representa una situación muy grave y habitualmente mortal del cáncer, que suele producirse en estadios avanzados de la enfermedad neoplásica. Puede aparecer hasta en el 15% de los pacientes con cáncer, aunque la incidencia varía según la estirpe tumoral. Es más frecuente en el cáncer de mama, pulmón, melanoma, linfomas no Hodgkin de alto grado y leucemias agudas linfoblásticas. La diseminación leptomeníngea puede producirse por distintas vías: contigüidad, hematógena y perineural. En un alto porcentaje de casos coexiste con metástasis cerebrales intraparenquimatosas. La presentación clínica también es variada, pudiendo ocasionar síntomas por afectación difusa del encéfalo, multineuríticos o espinales, siendo frecuente la afectación multifocal del sistema nervioso.
Su diagnóstico es difícil aún utilizando medios clínicos, de neuroimagen y/o licuorales. La citología positiva para malignidad en el liquido cefalorraquídeo (LCR) establece el diagnóstico de certeza con una alta especificidad, aunque no es un requisito imprescindible. Los hallazgos citobioquímicos son variables y se pueden obtener presiones de apertura elevadas, hiperproteinorraquia, pleocitosis e hipoglucorraquia. Con el objeto de aumentar la sensibilidad del análisis del LCR se han introducido técnicas con algunos resultados esperanzadores, como la citometría de flujo. La prueba de neuroimagen de elección es la resonancia magnética (RM) de todo el neuroeje (encéfalo y medula espinal) con administración de contraste.
La meningitis neoplásica carece de tratamiento estándar en la actualidad, aunque existen diversas opciones de tratamiento paliativo que pueden emplearse según el caso (corticoides, derivación de LCR, quimioterapia sistémica, quimioterapia intratecal, radioterapia). La decisión de tratamiento debe ser individualizada según las características del paciente. Hasta el momento, los tratamientos aplicados han proporcionado un escaso beneficio en la supervivencia global; si bien es cierto que se han documentado algunos casos con supervivencia prolongada.
El pronóstico de la meningitis neoplásica es en general pobre. Sin tratamiento, la supervivencia oscila entre tres y seis semanas. Con tratamiento, varía entre siete y dieciséis semanas dependiendo del tumor subyacente, siendo mayor para los hematológicos.
DEFINICIÓN
Meningitis neoplásica, carcinomatosis meníngea, linfomatosis meníngea o meningitis leucémica son los términos empleados para describir la diseminación de un cáncer sistémico sólido o hematológico o un tumor primario del SNC por la piamadre, espacio subaracnoideo, líquido cefalorraquídeo (LCR) y aracnoides.
EPIDEMIOLOGÍA
La carcinomatosis meníngea aparece en un 4-15% de los pacientes con tumores sólidos; la linfomatosis meníngea y meningitis leucémica en un 5-15% de los pacientes con tumores hematológicos; y en 1-2% de los pacientes con tumores primarios del SNC (Chamberlain et al; 1997, Chamberlain et al; 2006).
La incidencia de meningitis neoplásica depende del tipo concreto de tumor. Ocurre en el 3% de los pacientes con cáncer de mama (0.8-5%), 6% de aquellos con carcinoma microcítico de pulmón, 1-5% con melanoma. Entre los tumores hematológicos son los linfomas no Hodgkin de alto grado (5-15%) y las leucemias agudas linfoblásticas (1-10%) los que con más frecuencia desarrollan diseminación leptomeníngea (Gleissner et al; 2006, Grossman et al; 1999).
FISIOPATOLOGÍA
La diseminación leptomeníngea suele ocurrir en los estadíos finales de la enfermedad neoplásica. En un 28-75% coexiste con metástasis cerebrales intraparenquimatosas. Se postulan distintas rutas de diseminación de las células malignas hasta ocasionar meningitis neoplásica:
- Por contigüidad: desde lesiones metastásicas cerebrales a través de los espacios de Virchow-Robin hasta el espacio subaracnoideo; directamente desde el parénquima afecto a dicho espacio subaracnoideo; desde el plexo coroideo hasta el LCR; desde metástasis durales.
- Por vía hematógena: desde arterias radiculares; desde las venas radiculares a través de las granulaciones aracnoideas de las vainas de las raíces nerviosas; desde el sistema venoso sistémico penetrando en el plexo venoso vertebral en situaciones de incremento de la presión torácica o intrabdominal.
- Por vía perineural: las células tumorales invaden los nervios craneales o espinales y migran centrípetamente por el propio nervio (Mammoser et al; 2010).
MANIFESTACIONES CLÍNICAS
Las manifestaciones clínicas de la meningitis neoplásica son variadas, pudiendo afectar a distintos niveles del SNC. La afectación difusa puede cursar con cefalea, crisis, encefalopatía, náuseas. Puede haber hidrocefalia comunicante por malabsorción del LCR y desarrollar incontinencia esfinteriana, trastorno de la marcha, etc. La afectación de pares craneales puede cursar con diplopia, sordera, debilidad facial, vértigo. La afectación espinal puede manifestarse con dolor radicular, debilidad en piernas y alteración esfinteriana (Drappatz et al; 2007). Además pueden afectarse distintas áreas simultáneamente y ocasionar cuadros multifocales y complejos.
- Síntomas y signos
En un paciente con cáncer la presencia de algunos de los síntomas o signos mencionados en el apartado anterior debe establecer la sospecha de diseminación leptomeníngea.
- Análisis del Líquido Cefalorraquídeo
Con el objeto de aumentar la sensibilidad del análisis del LCR se han introducido técnicas con algunos resultados esperanzadores, como la citometría de flujo (Hedge et al; 2005, French et al., 2000; Subira et al; 2010). Hasta la fecha, la determinación de biomarcadores en el LCR no ha sido todo lo exitosa que se esperaba y, de momento, carece de utilidad práctica
TRATAMIENTO
El tratamiento de la meningitis neoplásica no está estandarizado. Los ejes sobre los que rota la terapia son: el tratamiento de la enfermedad subyacente, la quimioterapia sistémica, la quimioterapia intratecal y la radioterapia. A pesar de las distintas combinaciones, el pronóstico sigue siendo desalentador y es necesaria la búsqueda de nuevas fórmulas, estrategias de tratamiento y fármacos que ayuden a mejorar el pronóstico de estos pacientes.
- Quimioterapia sistémica
PRONÓSTICO
El pronóstico de la meningitis neoplásica es pobre. Sin tratamiento, la supervivencia de los pacientes oscila entre tres y seis semanas. Con tratamiento, varía entre siete y dieciséis semanas dependiendo del tumor subyacente, siendo mayor para los hematológicos.
Según la National Comprehensive Cancer Network (NCCN) Practice Guidelines, los pacientes se deben estratificar en “poor risk” y “good risk”. El primer grupo sería el de aquellos pacientes con Karnofsky Performance Score (KPS) bajo (es decir, pobre situación funcional), focalidad neurológica severa, masa leptomeníngea, encefalopatía, y enfermedad sistémica diseminada y con escasas opciones de tratamiento. Este grupo de pacientes serían candidatos únicamente a medidas paliativas. El resto de pacientes constituirían el segundo grupo, y en éste tendrían sentido medidas terapeúticas como las comentadas en el apartado anterior.
No obstante, se siguen buscando perfiles de paciente en los que el tratamiento podría ser más beneficioso (Bruna et al.; 2009) ya que las recomendaciones de la NCCN en ocasiones pueden no reflejar la respuesta del paciente al tratamiento (Clatot et al.; 2009).
BIBLIOGRAFÍA
Bruna J et al (2009). Leptomeningeal carcinomatosis: prognostic implications of clinical and cerebrospinal fluid features. Cancer. 115: 381-389.
Chamberlain MC (1997). Carcinomatous meningitis. Arch. Neurol. 54: 16-17.
Chamberlain MC (2006). Neoplastic Meningitis. The Neurologist .12: 179-87.
Chamberlain MC et al (2009). Diagnostic Tools for Neoplastic Meningitis: Detecting Disease, Identifying Patient Risk, ad Determining Benefit of Treatment. Seminars in Oncology. 36: S35-S45.
Clatot F et al (2009). Clinical improvement and survival in breast cancer leptomeningeal metastasis correlate with the cytologic response to intrathecal chemotherapy. J Neurooncol. 95: 421-426.
Davis et al (2003) Pilot phase II trial of temozolomide for leptomenigeal metastases: preliminary report (abstract). J Clin Oncol ASCO.
Drappatz J. et al (2007). Leptomeningeal Metastasis. Curr Treat Options Neurol. 9: 183-193.
French et al (2000). Diagnosing lymphoproliferative disorders involving the cerebrospinal fluid: increased sensitivity using flow cytometric analysis. Diagn Cytopathol. 23: 369-74.
Glantz et al (1998). High-dose intravenous methrotrexate for patients with nonleukemic cancer: is intrathecal chemotherapy necessary?. J Clin Oncol. 16: 1561-1567.
Glantz et al (2010). Route of Intracerebrospinal Fluid Chemotherapy Administration and Efficacy of Therapy in Neoplastic Meningitis. Cancer. 1-6.
Grant R. et al (1994). Clinical outcome in aggressively treated meningeal carcinomatosis. Arch Neurol. 51: 457-461.
Grossman S. et al (1999). Leptomenigeal carcinomatosis. Cancer treatment reviews. 25: 103-119.
Hedge et al (2005). High incidence of occult leptomeningeal disease detected by flow cytometry in newly diagnosed aggressive B-cell lymphomas at risk for central nervous system involvement: the role of flow cytometry versus cytology. Blood. 105: 496-502.
Mammoser A et al (2010). Biology and Therapy of Neoplastic Meninigitis. Curr Oncol Rep.12: 41-49.
Pardo et al (2010). Route of intracerebrospinal fluid liposomal cytarabine administration, safety and efficacy of therapy in neoplastic meninigitis. Reunión EANO 2010.
Siegal et al.(1994) Leptomeningeal metastases: analysis of 31 patients with sustained off-therapy response following combined-modality therapy. Neurology. 44: 1463-1469.
Subira, D et al (2010). Flow cytometry inmmunophenotyping design for diagnosing leptomeningeal carcinomatosis. En prensa.
Tham et al (2006). Long-term clinical response in leptomeningeal metastases from breast cancer treated with capecitabine monotherapy: a case report. Clin Breast Cancer. 7: 164-166.
- 71751 lecturas