Tumores Medulares Primarios
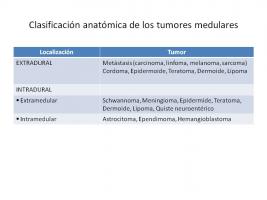
RESUMEN Los tumores medulares primarios son poco frecuentes. Según su localización anatómica se dividen en extradurales e intradurales, y éstos a su vez en extramedulares e intramedulares. La mayor parte de los tumores medulares en el adulto son extradurales (metástasis) e intradurales extramedulares (schwannomas, meningiomas). Dentro de los tumores intramedulares primarios, los más frecuentes son los ependimomas, astrocitomas y hemangioblastomas, que serán los tratados con más detalle en este apartado. Los ependimomas son los tumores primarios intramedulares más frecuentes. Son más frecuentes en adultos que en niños. Suelen ser tumores de crecimiento lento. Los ependimomas intramedulares suelen estar bien delimitados del tejido medular circundante, y el tratamiento suele ser la resección quirúrgica, aunque puede ser necesaria la radioterapia si el tumor no se extirpa de forma completa o si recurre. Los ependimomas mixopapilares [ver 3.2.4.1.5.]. son un tipo de ependimoma que aparece en el cono medular y cauda equina. Los astrocitomas medulares son más frecuentes en niños que en adultos. Los más frecuentes son los de grado I (pilocíticos) y grado II. Los de grado I pueden ser resecados quirúrgicamente de forma completa, pero los de grado II suelen crecer de forma difusa y la cirugía puede no ser posible o ser incompleta. En estos casos, en ocasiones se realiza tratamiento con radioterapia. El hemangioblastoma, bien esporádico o asociado al síndrome de von Hippel-Lindau, es el tercer tumor intramedular más frecuente en adultos. Es un tumor muy infrecuente. Su tratamiento es la resección quirúrgica. INTRODUCCIÓN. EPIDEMIOLOGÍA Los tumores medulares primarios (TMP) son poco frecuentes, con una incidencia aproximada del 0.5-1.4 casos por 100.000 habitantes y año. La mayor parte de ellos son meningiomas y schwannomas. Los tumores medulares se clasifican habitualmente en base a su localización anatómica en extradurales e intradurales, y éstos a su vez en extramedulares e intramedulares (Marmor et al.; 2002). [Tabla: Clasificación anatómica de los tumores medulares.jpg]. En este apartado se abordará únicamente el diagnóstico y tratamiento de los tumores primarios intramedulares.
Aproximadamente el 25% de los tumores medulares en adultos y la mayoría de los pediátricos son intramedulares, siendo la inmensa mayoría gliomas de bajo grado en ambos grupos de edad. En adultos, los tumores intramedulares más frecuentes son los ependimomas, mientras que en niños lo son los astrocitomas. La incidencia es similar en ambos sexos. El hemangioblastoma, bien esporádico o asociado al síndrome de von Hippel-Lindau (15%-25% de los casos), es el tercer tumor intramedular más frecuente en adultos. Es más frecuente en hombres. DIAGNÓSTICO La presentación clínica de un TMP suele ser subaguda y lentamente progresiva, generalmente en meses o años. Los síntomas más frecuentes son dolor local, alteraciones de la sensibilidad, déficit motor y dificultad para la marcha. Pueden estar también presentes síntomas de disfunción de esfínteres o disfunción sexual, así como dolor de tipo radicular. En niños pueden originar tortícolis o cifoescoliosis progresiva. Los hemangioblastomas pueden presentarse de forma aguda simulando una hemorragia subaracnoidea intracraneal o con una paraplejia aguda, debido a hemorragia intratumoral. Ante la sospecha clínica de tumor medular, el método diagnóstico de elección es la resonancia magnética medular sin y con administración de contraste. Es fundamental realizar un correcto diagnostico diferencial con lesiones medulares de origen inflamatorio, infeccioso o vascular (Rhines et al.; 2007) En general, los ependimomas intramedulares son lesiones localizadas centralmente que causan engrosamiento de la médula, isointensas en T1 e hiperintensas en T2, con captación de contraste y un borde bien definido. Los astrocitomas suelen mostrar una captación de contraste más heterogénea y tienen un borde más irregular. Los hemangioblastomas son isointensos o ligeramente hiperintensos en T1 y típicamente están compuestos por un nódulo tumoral que capta contraste intensamente, asociado a un quiste o a una cavidad siringomiélica. La presencia de una cavidad siringomiélica asociada al tumor es más frecuente en ependimomas y hemangioblastomas que en astrocitomas, y en general es típica de los tumores con localización más rostral. El diagnóstico definitivo se obtiene mediante el examen anatomopatológico de la lesión. TRATAMIENTO Debido a su baja frecuencia, el tratamiento óptimo de los TMP no está claramente establecido. Los pacientes sin déficit neurológico pueden ser subsidiarios de seguimiento clínico-radiológico, pero la aparición de síntomas o el crecimiento de la lesión se consideran indicación de tratamiento. En general, todos los pacientes se consideran subsidiarios de cirugía, excepto aquellos con morbilidad acompañante que desaconseje la intervención. Incluso los pacientes con déficit neurológico severo son candidatos a cirugía para confirmar el diagnóstico y para evitar la aparición de déficit en niveles más altos (particularmente si el tumor se extiende por encima de D4). El objetivo de la cirugía es establecer el diagnostico y lograr la máxima resección tumoral sin provocar empeoramiento neurológico. Los ependimomas y hemangioblastomas suelen tener un plano de separación con el tejido sano circundante que permite a menudo su resección completa. Por el contrario, los astrocitomas no tienen un borde bien definido y su resección completa es más difícil. La eficacia de la radioterapia en los TMP no ha sido evaluada en estudios prospectivos randomizados, pero existen múltiples estudios retrospectivos sobre su empleo. La pauta habitual es la administración de 50 Gy al tumor más un margen caudal y rostral de al menos 3 cm, en 16-20 fracciones (4-5 semanas). Se recomienda en ependimomas con resección incompleta y en astrocitomas, sea cual sea el grado de resección. La radioterapia no ha demostrado eficacia en el tratamiento de los hemangioblastomas medulares. En la actualidad, la quimioterapia no tiene un papel establecido en el tratamiento de los TMP. PRONÓSTICO La supervivencia de los pacientes con ependimomas intramedulares es del 50%-95% a los 10 años. Los factores pronostico más importantes son la extensión de la resección, la situación neurológica preoperatoria y el grado histológico del tumor. Los astrocitomas intramedulares tienen peor pronóstico que los ependimomas, con supervivencias del 50%-73% a los 5 años y del 23%-54% a los 10 años. Los factores pronóstico más importantes son el tipo histológico y grado del tumor. Mientras que los astrocitomas pilocíticos tienen una supervivencia del 81% a los 5 años, en los astrocitomas difusos fibrilares es solo del 15%. Los pacientes con astrocitomas malignos tienen muy mal pronóstico, con medianas de supervivencia tras cirugía de 6 meses a 1 año. La extensión de la resección no parece tener impacto pronóstico en los astrocitomas intramedulares, aunque no existe unanimidad entre distintos autores (Marmor et al.; 2002). Debido a su rareza, el pronóstico de los hemangioblastomas intramedulares se conoce peor. Se consideran factores de mal pronóstico en cuanto a recurrencia la edad joven, la asociación a síndrome de von Hippel-Lindau y la presencia de tumores multicéntricos del sistema nervioso al diagnóstico. BIBLIOGRAFÍA Marmor E, Gokaslan ZL. (2002). Primary spinal cord tumors. En: Levin VA (Ed). Cancer in the nervous system, (pp 149-157). New York: Oxford University Press. Rhines LD, Groves MD (2007). Tumors of the spinal cord and intradural space. En: DeMonte F, Gilbert MR, Mahajan A, McCutcheon IE (Ed), Tumors of the brain and spine, (pp 295-328). New York: Springer.- 48328 lecturas