Diagnóstico de las trombosis venosas cerebrales
ESTUDIO RADIOLÓGICO
TAC sin contraste
Suele ser la exploración inicial. Permite descartar entidades similares como: infartos, tumores o infección. Pero en un 30% no muestran hallazgos radiológicos significativos:
- Signos directos (Se detectan en 30%) (Boukobza M. et al; 2007):
o Visualización de una hiperdensidad homogénea correspondiente al trombo fresco.
Signo del triángulo denso: Visto sin contraste como una hiperdensidad con un triangulo o forma redonda en la parte posterior del seno sagital superior.
Signo de la cuerda densa: aparece ante una trombosis aguda de las venas corticales. Pero hay muchos falsos positivos sobretodo en gente joven o por ejemplo un trombo en la vena yugular hiperdensa puede ser confundido con hematoma subdural tentorial. También hay que considerar que la porción posterior del SSS puede presentar un incremento de densidad, especialmente en edad pediátrica o ante incremento de la hemoconcentración.
o El trombo venoso puede ser hiperdenso con relación al parénquima en las 2 primeras semanas, luego isodenso que sólo se verá con contraste.
Signos indirectos: Son más frecuentes y representan alteraciones del parénquima secundarias a los cambios isquémicos, lo que incluye lesiones edematosas, infartos venoso y lesiones hemorrágicas .
En una serie de TAC, algunas lesiones pueden desaparecer (“vanishment infarcts”) y nuevas lesiones pueden aparecer.
o Habitualmente localización subcortical en territorios que no siguen una distribución arterial típica y con una localización proximal al drenaje del seno afectado:
SSS: Se localiza a ambos lados del seno : lóbulos temporal, parietal y occipital.
Senos transversos: lóbulos temporales.
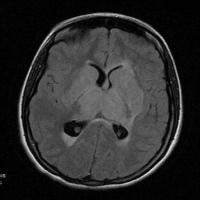
Vena cerebral interna o seno recto: típicamente tálamos y también ganglios basales (forma de “mariposa”). Es un signo radiológico muy típico y difícil de confundir con infarto arterial (por trombosis arteria basilar) debido al diferente patrón geográfico, bordes redondeados en vez de geométricos. El extremadamente raro glioma bitalámico tiene similar apariencia radiológica sin embargo tiene presentación clínica totalmente diferente.
Figura 2. Trombosis del sistema venoso profundo con edema de ambos tálamos y resto de núcleos de la base.
o Se han descrito casos de hemorragia subdural, subaracnoidea e incluso intraventricular secundarias a la apertura de un infarto hemorrágico hacia estos espacios. (Spitzer C. et al; 2005).
- La disminución del tamaño ventricular se ha descrito en 11-50% y puede asociarse a edema cerebral difuso. Este hallazgo es difícil de valorar en jóvenes. La hidrocefalia es un hallazgo poco común, ya que a pesar del aumento HIC, no existe aumento del gradiente de presión transcortical. También se puede apreciar desplazamiento de línea media (Wasay M et al; 2005).
TAC con contraste
- Signos directos :
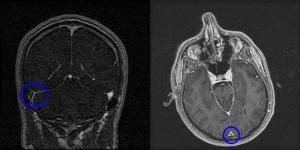
o Signo del delta vacío o triángulo vacío o signo del delta negativo (30%). Representa la opacificación de las venas colaterales de drenaje de la pared del SS que delimitan al trombo triangular (no opacificado) en el interior del seno. Presenta un patrón triangular realzado por el contraste con una región central sin contraste en la parte posterior del seno sagital.
Figura 3. Signo del delta vacío en secuencias T1 de RM con contraste en seno transverso derecho y seno sagital.
- Signos indirectos:
o La afectación de los senos recto y sagital superior pueden originar un realce tentorial por éstasis o hiperemia de la duramadre. Es raro el realce giral (<5%) y se ha descrito con más frecuencia el realce focal parenquimatoso como signo indirecto de TVC. En ocasiones el trombo en fase crónica puede captar contraste debido a fenómenos de neovascularización lo que puede conducir a una falsa imagen de flujo normal.
Venografía-TC
El trombo intravascular se identifica como una ausencia de flujo o contraste en la vena o seno dural. Hay un estudio al menos que demuestra que es mejor que la angio-RMN en la visualización de senos o pequeñas venas corticales con bajo flujo (Ozsvath RR et al; 1997). Presenta una sensibilidad del 95-100%. Muy importante sobretodo a nivel de las Urgencias (Majoie et al; 2004).
Resonancia magnética nuclear
Junto con la venografía-RM tiene una alta sensibilidad y se considera su combinación la prueba más idónea para el diagnóstico, no únicamente en la detección de signos directos de TVC, sino también en la identificación y caracterización de las lesiones parenquimatosas secundarias.
Sin embargo, a veces se pueden hallar alteraciones en dicho flujo. Un estudio (Ayanzen RH et al; 2000) demostró que hasta un 31% de los pacientes sin TVC podían tener alteraciones del flujo venoso del seno transverso (destacar que se hallaba esta alteración en el lado no dominante o codominante pero no en el dominante)
El protocolo de estudio debe incluir secuencias FLAIR, T1 (con y sin contraste), T2, T2*, así como secuencias de difusión y venográficas.
Indicaciones:
- Diagnóstico inicial en pacientes alérgicos al contraste yodado.
- Cuando los hallazgos de la TC no sean concluyentes
- De forma complementaria y con carácter preferente a un estudio de venografia TC que haya demostrado la presencia de una trombosis venosa, para poder definir con más precisión las lesiones isquémicas o hemorrágicas asociadas.
- En el seguimiento de pacientes, especialmente si se considera la recanalización de la vena o seno trombosado un criterio de retirada del tratamiento anticoagulante.
Secuencias convencionales de RMN
- Signos directos : Es posible ver como la imagen del trombo va cambiando con el tiempo (Dormont D. et al; 1994):
o El primer indicio (en la trombosis de senos durales) (en los 5 primeros días): Ausencia de la imagen normal de “vacío de señal” que produce el flujo sanguíneo fisiológico. El trombo precoz es isodenso en T1 e hipodenso en T2. Sería necesario tratar secuencias T2 obtenidas con eco de gradiente o usar contraste.
o Posteriormente (tras los 5 primeros días) es hiperintenso en T1 y T2. La hiperseñal contrasta netamente con la imagen de ausencia de señal normal.
o Al pasar el primer mes se puede recanalizar la oclusión y reaparece el flujo.
- Signos indirectos: Correspondientes a las lesiones parenquimatosas secundarias se presentan en 40-70% de los casos. El grado de obstrucción venosa se relaciona directamente con la presencia de estos signos indirectos, aunque no con su localización, debido al desarrollo de circulación venosa colateral. Se han descrito 5 estadios de la lesión parenquimatosa en la RMN en función de la presión medida en los senos venosos, y que son más graves cuanto mayor es la presión en los senos venosos :
o Estadio 1: No se identifican cambios parenquimatosos
o Estadio 2: Se observan signos de tumefacción cerebral con borramiento de surcos y efecto masa secundario, pero sin alteraciones de la señal parenquimatosa. En esta fase suele haber un incremento moderado de la presión intradural (20-25 mmHg).
o Estadio 3: Leve aumento de la intensidad de señal parenquimatosa en secuencias ponderadas en T2 y FLAIR, con relación al desarrollo de un edema leve a moderado, con una presión de 32 a 38 mmHg.
o Estadio 4: Edema más grave que puede asociarse a hemorragia. Y a una presión elevada 42 y 51 mmHg.
o Estadio 5: Edema masivo y/o hemorragia.
Secuencias de difusión
- El patrón de edema es heterogéneo: En las primeras horas de un infarto venoso aparece edema citotóxico seguido de edema vasogénico. El edema citotóxico se muestra hiperintenso en las imágenes de difusión (DRM) e hipointenso en los mapas de coeficiente de difusión aparente (ADC) y el vasogénico iso/hiperintenso en DRM e hiperintenso en ADC. Ambos pueden resolverse tras la apertura. En la mayor parte de las veces se identifica edema vasogénico, a diferencia de los infartos arteriales, lo que explica el mejor pronóstico.
- También sirve para valorar el trombo (Fravole P. et al ; 2004) :
o Si muestra hiperintensidad la tasa de recanalización es del 35%
o Si no muestra hiperintensidad es del 88%.
Venografía- RMN
Presenta una sensibilidad del 100% en la identificación de los senos sagital superior, recto y transverso, así como de las venas de Galeno y cerebrales internas. Tasa de sensibilidad alta en Rosenthal y Labbé, no siendo así en seno sagital inferior, Trolard y Occipital (Ferro JM et al; 2007)
En los pacientes con una oclusión total del seno visible en la RMN es posible que no sea necesario la angio-RM, sin embargo en oclusiones parciales pueden ser sintomáticas (aumento de la PIC), y con RMN normal, la angio RM es obligada
Es indicativo de oclusión cuando se ve una vena detenida en su trayecto y que no alcanza el seno.
Existen variaciones que pueden limitar tanto la angio-RMN como también la arteriografía:
- variabilidad en el número de venas corticales, hipoplasia de la parte anterior del seno sagital superior, duplicación del seno sagital superior e hipoplasia o aplasia del seno transverso, pueden hacer el diagnostico de TVC difícil por cualquier técnica (Dentali F.et al;2009).
Técnicas futuras : Imagen molecular con RMN
Nuevo contraste con unión específica a la fibrina: EP-2104R (Puig J. et al; 2009)
Doppler Transcraneal
Carencia de estudios prospectivos. La sensibilidad diagnóstica del estudio es moderada por limitaciones, como la dificultad en la detención de la baja velocidad de los flujos en senos venosos, la dificultad relativa de separar los flujos venosos de los arteriales, el pobre ángulo de insonación disponible y, especialmente, la enorme variabilidad anatómica existente. Sin embargo el objetivo de esta técnica no es usarse como diagnóstico sino para detectar cambios hemodinámicos que ésta origina, debido al incremento de velocidades en las vías colaterales que se utilizan para el drenaje venoso. Matizar que en los lactantes, el diagnóstico sería posible por ecografía en las trombosis del seno longitudinal superior.
Angiografía intraarterial
Raro para fines diagnósticos, puede tener interés para descartar una trombosis de vena cortical única ante la persistencia de sospecha clínica con prueba de neuroimagen no invasiva no concluyente. Útil para detectar pequeñas fístulas durales entre ramas de la carótida interna o externa y las paredes del seno lateral asociadas a su trombosis y que pueden ser tratadas mediante embolización selectiva. Puede ser útil enseñando la brusca terminación de las venas corticales alrededor por dilatación y tortuosidad en “sacacorchos” o por el relleno en las venas corticales que no era aparente en las primeras. Otros típicos signos la no visualización de todo o parte del seno venoso y el retraso en el vaciado con aumento patológico de colaterales.
TEST DE LABORATORIO:
No hay uno que nos indique claramente que hay TVC.
Analítica convencional :
o Hemograma: Trombopenia (purpura trombotica trombocitopenica), Leucocitosis (infección), policitemia, etc.
o Reactantes de fase aguda : Descartar Wegener, arteritis temporal, Lupus eritematoso sistémico (LES).
o Función hepática: Cirrosis
Sedimento de orina:Descartar síndrome nefrótico.
D-dímero :
Su elevación apoya el diagnóstico pero su normalidad no lo excluye (hasta un 10% del total de TVC y un 26% en quienes tienen solo cefalea aislada).(Crassard I. et al; 2005).
Punción lumbar :
La práctica de la PL para analizar el LCR debe indicarse con sumo cuidado si hay HIC. Sólo está claramente justificada si hay indicios clínicos de una meningitis asociada y es preciso cultivar el LCR. Puede ser útil para excluir meningitis en pacientes que tienen sólo signos de HITC (un hecho que ocurre en el 25%). También es útil para ir viendo sus valores que pueden amenazar la visión del paciente. Sus alteraciones no son específicas: Pleocitosis con linfocitosis, aumento del número de hematíes, elevación de proteínas (se presentan entre 30-50%).
Estudio de coagulación :
Debería ser hecho en todos los pacientes. El screening debería incluir:
o Antitrombina III.
o Proteína C y S.
o Factor VIII y V de Leiden.
o Protrombina G20210A mutación.
o Homocisteína sérica (para excluir homocistenemia).
o Anticuerpos lúpicos y anticardiolipina.
El estudio debería postponerse idealmente de 8 a 12 semanas después del episodio agudo ya que sino los test pueden dar falsamente positivos o negativos. A su vez los resultados también pueden estar afectados por la administración de anticoagulantes, por lo que debe haber un periodo de lavado de al menos 2 semanas (Deschiens MA et al, 1996)
En pacientes >40 años sin identificar etiología, nosotros sugerimos buscar un tumor maligno oculto.
DIAGNOSTICO DIFERENCIAL
Debido a la variabilidad de clínica con la que se pueden manifestar las trombosis venosas cerebrales, existen múltiples patologías con las que se debería hacer el diagnóstico diferencial basándonos en factores de riesgo, forma de presentación, síntomas, resultados de pruebas complementarias: Infarto agudo, discrasias sanguíneas, síndromes del seno cavernoso, daño cerebral, HIV-1, abscesos intracraneal epidural, pseudotumor cerebri, sarcoidosis, meningitis estafilocócica, status epiléptico, empiema subdural, LES.
La asociación de: déficits focales + cefalea + convulsiones + alteración del nivel de conciencia es altamente sugestiva de TVC.
BIBLIOGRAFÍA
Ameri A, Bousser MG.(1992).Cerebral venous thrombosis. Neurol Clin 10:87-111,74
Ayanzen RH, Bird CR, Keller PJ et al. (2000). Cerebral MR venography: normal anatomy and potential diagnostic pitfalls. AJNR Am J Neuroradiol 21:74.
Bakhtiar Yamini, Loch R, Rosenblum J. et al. (2001) Treatment of deep cerebral venous thrombosis by local venous thrombosis by local infusion of tissue plasminogen Activator. Surg Neurol;55:340-6.
Basnyat B. Cumbo TA, Edelman R. (2000)Acute medical problems in the Himalaya outside the setting of altitude sickness. High Alt. Med Biol 1 : 167
Boukobza M. Crassard I. Bousser MG.(2007) When the dense triangle in dural sinus thrombosis is round. Neurology 69:808.
Bousser MG, Ferro JM. Cerebral venous thrombosis: an update (2007). Lancet Neurol. 6:162-70.
Canhao P, Falcao F, Ferro JM (2003) Thrombolytics for cerebral sinus thrombosis a systematic review. Cerebrovasc Dis 15;159-166.
Canhao P. Batista P. Falcao F. (2005) Lumbar puncture and dural sinus thrombosis- a causal or casual association? Cerebrovasc. Dis 19(1):53-6.
Canhao P. Ferro JM. Lindgren AG et al and ISCVT Investigators. (2005)Causes and predictors of death in cerebral venous thrombosis. Stroke 36: 1720.
Canhao P, Cortesao A, Cabral M, Ferro JM, Stam J, Bousser MG (2008) Are steroids useful to treat cerebral venous thrombosis? Stroke 39;105-110.
Castro-Martinez E. Santos-Zambrano JA, Contreras-Cabreras JA, Ruiz-Palacios PC, Ortiz-Arroyo A. (2008)Trombosis venosa cerebral profunda en paciente con cinco semanas de embarazo Rev. Neurol.47(12).
Cohen JE, Svetlana Boitsova BSN and Eyal Itshavek. (2009) Cerebral venous sinus thrombosis; IMAJ (11:685-688)
Coutinho JM, Ferro JM, Canhao P. Barinagarrementeria F. Cantú C, Bousser MG et al: (2009) Cerebral venous and sinus thrombosis in women. Stroke 40:2356-2361.
Crassard I, Canhao P, Ferro JM et al. (2003)Neurological worsening in the acute phase of cerebral venous thrombosis in ISCVT (International Study on cerebral venous Thrombosis). Cerebrovasc Dis 16 Supp 4:60.
Crassard I. Soria C, Tzourio C et al. (2005)A negative D-dimero assay does not rule out cerebral venous thrombosis: a series of seventy-three patients. Stroke;36:1716.
Cumurciuc R. Crassard I. J. Neurol Neurosurg Psychiatry (2005). Headache as the only neurological sign of CVT : a serie of 17 cases. Aug;76(8):1084-7
DeBruijn SF, Stam J, Koopman MM, Vandenbroucke JP. (1998)Case-control study of risk of cerebral sinus thrombosis in oral contraceptive users and in carriers of hereditary prothrombotic conditions. BMJ 316: 589.
Dentalli F, Ageno Walter. (2010)Cerebral vein thrombosis. Intern. Emerg. Med 5: 27-32.
Deschiens MA, Conard J, Horellou MH et al. (1996) Coagulation studies, Factor V Leiden and anticardiolipin antibodies in 40 cases of Cerebral Venous Thrombosis. Stroke 27:1724-30.
DeVeber G. Andrew M, Adams C. et al and the Canadian Pediatric Ischemic Stroke Study Group (2001) Cerebral sinovenous thrombosis in children. N Engl J Med; 345:417.
Diaz JM, Shiffman JS, Urban ES, Maccario M. (1992) Superior sagittal sinus thrombosis and pulmonary embolism: a síndrome rediscovered. Acta Neurol Scand 86:390.
Dormont D, Anxionnat R, Evrard S et al.(1994) MRI in cerebral venous thrombosis. J. Neuroradiol 21:81.
Einhaupl KM, Villringer A, Meister W, Mehracin S, Garner C, Pellkofer M et al (1991) Heparin treatment in sinus venous thrombosis. Lancet 338:597-600.
Favrole P, Guichard JP, Crassard I et al. (2004) Diffusion-weighted imaging of intravascular clots in cerebral venous thrombosis. Stroke;35:99.
Fellner FA, Aichner FT, Molzer G. (2005)Importance of T2*-weighted gradient-eco MRI for diagnosis of cortical vein thrombosis. Eur J. Radiol 56:235.
Ferro JM, Canhao P, Stam J, Bousser MG, Barinagarrementeria F. (2004)ISCV Investigators: Prognosis of cerebral vein y dural sinus thrombosis: results of the international Study on Cerebral Vein and Dural Sinus Thrombosis (ISCVT). Stroke 35:664-670
Ferro JM, Morgado C, Sousa R, Canhao P.(2007) Interobserver agreement in the magnetic resonance location of cerebral vein and dural sinus thrombosis. Eur J Neurol 14:353.
Filippidis A, Kapsalaki E, Patramani G, Fountas KN. (200) Cerebral venous sinus thrombosis: Review of the demographics, pathophysiology, current diagnosis and treatment. Neurosurg Focus. Nov 27 (5):E3.
Finelli PF, Carley MD. (2000) Cerebral sinus thrombosis associated with epoetin alfa therapy. Arch Neurol 57:260-262.
Horowitz M, Purdy P, Unwin H, Carstens G 3rd, Greenlee R, Hise J, et al (1995) Treatment of dural sinus thrombosis using selective catheterization and urokinase. Ann Neurol. 1995 Jul;38(1):58-67.
Jacobs K, Moulin T, Bogousslavsky J, Woimant F, Dehaene I, Tatú L et al. (1996) The stroke syndrome cortical vein thrombosis. Neurology 47: 376-82.
Kellet E, Pangalu A, Fandino J, Konu D, Yonekawa Y (2005) Descompressive hemicraniectomy in severe cerebral venous and sinus thrombosis. Acta Neurochir Suppl 94:177-183.
Kenet G. Kirkham F. Niederstadt T. et al. (2007) Risk factors for recurrent venous thromboembolism in the European collaborative paediatric database on cerebral venous thrombosis: A multicentre cohort study. Lancet Neurol 6:595.
Khealani BA, Wasya M. Saadah M., Sultana E. Mustafa S. Khan FS et al(2008): Cerebral venus thrombosis: a descriptive multicenter study of patients in Pakintan and Middle East Stroke 39:2707-2711.
Koopman K, Uyttenboogaart M, Vroomen PC, Van der Meer J. De Keyser J, Luijckx GJ (2009): Long-term sequelae after cerebral venous thrombosis in functionally independent patients. J Stroke Cerebrovasc Dis 18;198-202,
Liebetrau M, Mayer TE, Brunning R., Opherk C. Hamann GF. (2003) Intra-arterial thrombolysis of complete deep cerebral venous thrombosis. Neurology (63):2444.
Majoie CB, Van Straten M, Venema HW, den Heeten GJ. Multisection CT venography of the dural sinuses and cerebral veins by using matched mask bone elimination. AJNR Am J Neuroradiol 2004; 25:787.
Martinelli I, Sacchi E, Landi G. (1998)High-risk of cerebral-vein thrombosis in carriers of a prothrombin-gene mutation and in users of oral contraceptives. N England J Med 1998; 338:1798.
Nicole BS, Figueroa R, Vender JR. (2009) From presentation to follow-up: diagnosis and treatment of cerebral venous thrombosis. Neurosurg focus Nov. (27).
Ozsvath RR, Casey SO, Lunstrin ES, Alberico TLA, Hassankhani a, Patel M. (1997) Cerebral venography : comparation of CT and MR projection venography. AJR Am J Roentgenol169:1699-1707.
Preter M, Tzourio C, Ameri A, Bousser MG.(1996) Long-term prognosis in cerebral venous thrombosis. Follow-up of 77 patients. Stroke;27:243-6.
Puig J, Pedraza S, Blasco G, Serena J. (2009) Actualización el diagnóstico neurorradiológico de la trombosis venosa cerebral. Radiología 51(4):351-361.
Rahman M, Velat GJ, Hoh BL, Mocco J (2009) Direct thrombolysis for cerebral venous sinus thrombosis. Neurosurg Focus. Nov.
Ribes MF. (1825) Des recherches faites sur la phlébite. Revue Médicale Francaise et Etrangère et Journal de Clinique de´l Hotel-Dieu et de la Charité de París 1825;3:5-41.
Roach ES. (2008) Cerebral venous sinus thrombosis. To treat or not to treat? Arch Neurol.; 65(7):987-988.
Schievink WI, Maya MM. (2008)Cerebral venous thrombosis in spontaneous intracranial hypotension. Headache. Nov-Dec;48(10):1511-9.
Soleau SW. Schmidt R, Stevens S, Osborn A, MacDonald JD. (2003).Extensive experience with dural sinus thrombosis. Neurosurgery 52;534-544
Stam J, De Bruijn SF, De Veber (2002). Anticoagulation for cerebral sinus thrombosis. Cochrane Datebase Syst Rev 4: CD002005.
Stam J. Majoie CB, van Delden OM,Van Lienden KP, Reekers JA (2008) Endovascular thrombectomy and thrombolysis for severe cerebral sinus thrombosis: a prospective study. Stroke 39:1487-1490,
Stolz. Trittmache S. et al. (2004) Influence of recanalization on Outcome in Dural Sinus Thrombosis: A Prospective Study. Stroke: 35:544-547
Strupp M. Covi M, Seelos K, Dichgans M. T Brandt. (2002) Cerebral venous thrombosis: Correlation between recanalization and clinical outcome a long-term follow-up of 40 patients. J Neurol : 1123-1124.
Van Dongen CJ, Van Den Betlt AGM, Prins MH, Lensing AWA: (2004). Fixed dose subcutaneous low molecular weight heparins versus adjusted dose unfractionated heparin for venous thromboembolism. Cochrane Database Syst Rev 18:CD001100,
Wada Y. Yanagihara C. Nishimura Y. (2005) Internal jugular vein thrombosis associated with shiatsu massage of the neck. J Neurol Neurosurg Psychiatry: 76:142-143.
Wasay M, Azeemuddin M. (2005)Neuroimaging of cerebral venous trombosis. J. Neuroimaging;15-118-28.
Wasay M. Bakshi R. Bobustue G. Kojan S. Sheikh Z. Dai A. et al: (2008) Cerebral venous thrombosis analysis of a multicenter cohort from the United States. J. Stroke Cerebrovasc Dis 17:49-54.
Wasay M, Dai AI, Ansari M, Shaikh Z, Roach ES: (2008) Cerebral venous sinus thrombosis in children: a multicenter cohort from the United States. J Child Neurol 23;26-31.
Wasay M. Koian S.(2010) Headache in CVT: Incidence, pattern and localization in 200 consecutive patients. Headache Pain Apr 11(2):137-9.
Yoshimura S, Ago T, Kitazono T. et al (2004) Cerebral sinus thrombosis in a patient wih Cushing´s syndrome. J Neurol Neurosurg Psychiatry, 75:1182-1183.
- 54889 lecturas